Възпаление на червата или Болест на Крон: Какво се крие зад нея?
Какво е лечението на болестта на Крон ? Нужна ли е диета ?
В статията ще научите всичко важно за сътоянието.
Какво е Болест на Крон ?
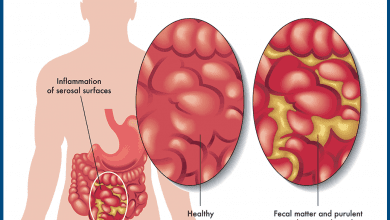
Болестта на Крон е възпалително заболяване на червата (IBD).
Той причинява възпаление на храносмилателния тракт, което може да доведе до болки в корема, тежка диария, умора, загуба на тегло и недохранване.
Само в Америка 780 000 американци имат това заболяване според Фондацията на Крон и Колит (CCF).
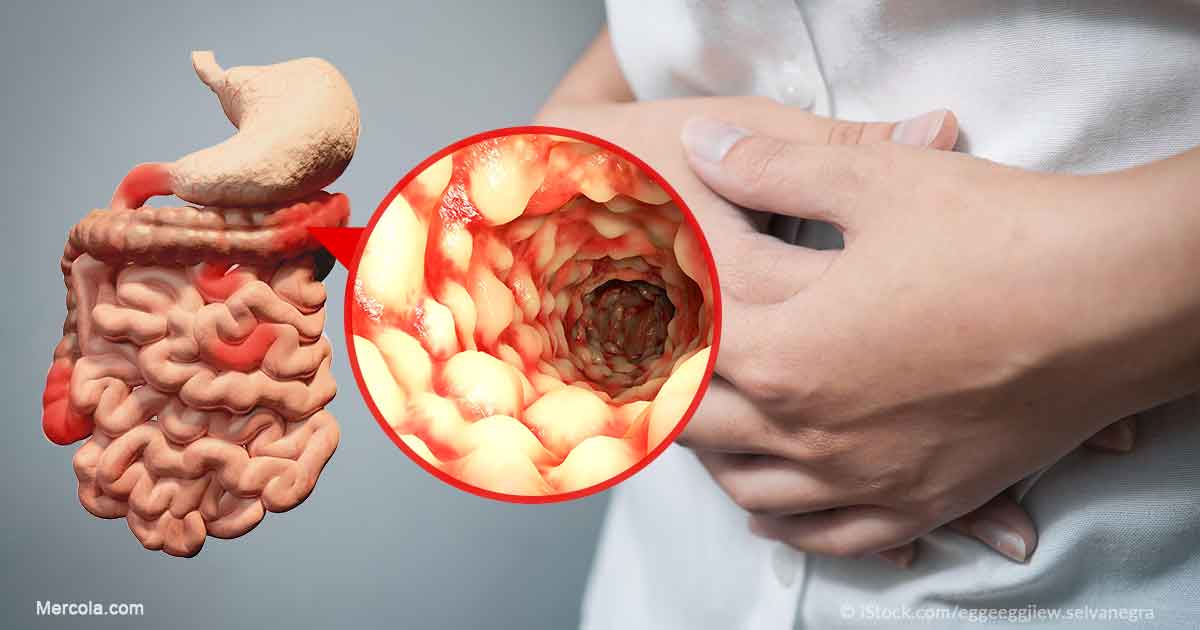
Възпалението, причинено от болестта на Крон, може да включва различни области на храносмилателния тракт при различни хора.
Възпалението, причинено от болестта на Крон, често се разпространява дълбоко в слоевете на засегнатата чревна тъкан.
Болестта на Кронможе да бъде както болезнена, така и инвалидизираща и понякога може да доведе до усложнения, застрашаващи живота.
Какво причинява болестта на Крон?
Не е ясно какво причинява болестта на Крон. Следните фактори обаче могат да повлияят на това дали го получавате:
- имунната ви система
- вашите гени
- вашата среда
До 20 процента от хората с болестта на Крон също имат родител, дете или брат или сестра с болестта, според Фондацията на Крон и Колит.
Според проучване от 2012 г. определени неща могат да повлияят на тежестта на вашите симптоми. Те включват:
- дали пушите
- твоята възраст
- независимо дали е включен или не ректумът
- време, през което сте имали заболяването
Хората с Крон също имат по-голяма вероятност да развият чревни инфекции от бактерии, вируси, паразити и гъбички.
Това може да повлияе на тежестта на симптомите и да създаде усложнения.
Болестта на Крон и нейните лечения също могат да засегнат имунната система, като влошат тези видове инфекции.
Дрождените инфекции са често срещани при Крон и могат да засегнат както белите дробове, така и чревния тракт.
Важно е тези инфекции да бъдат диагностицирани и лекувани правилно с противогъбични лекарства, за да се предотвратят допълнителни усложнения.
Симптоми при Възпаление на червата
При някои хора с болестта на Крон се засяга само последният сегмент на тънките черва (илеум).
При други болестта е ограничена до дебелото черво (част от дебелото черво).
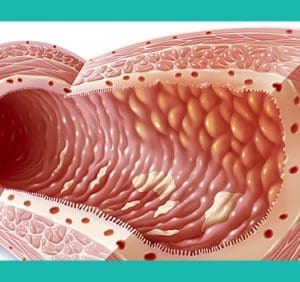
Най-често срещаните области, засегнати от болестта на Крон, са последната част от тънките черва и дебелото черво.
Признаците и симптомите на болестта на Крон могат да варират от леки до тежки.
Те обикновено се развиват постепенно, но понякога ще се появят внезапно, без предупреждение.
Може да имате и периоди от време, когато нямате признаци или симптоми (ремисия).
Въпреки че няма известно лечение за болестта на Крон, терапиите могат значително да намалят признаците и симптомите си и дори да доведат до дългосрочна ремисия.
С лечението много хора с болестта на Крон могат да функционират добре.
Когато заболяването е активно, признаците и симптомите могат да включват:
- диария
- Треска
- умора
- Коремна болка и спазми
- Кръв в изпражненията
- Устната възпаление
- Намален апетит и загуба на тегло
- Болка или дренаж около или около ануса поради възпаление от тунел в кожата (фистула)
Други признаци и симптоми
Хората с тежка болест на Крон също могат да имат:
- Възпаление на кожата, очите и ставите
- Възпаление на черния дроб или жлъчните пътища
- Забавен растеж или сексуално развитие при деца
Кога да посетите доктор ?
Посъветвайте се с Вашия лекар, ако имате постоянни промени в навиците на червата или ако имате признаци и симптоми на болестта на Крон, като:
- Болка в корема
- Кръв в изпражненията
- Продължаващи пристъпи на диария, които не отговарят на извънборсови (извънборсови) лекарства
- Неочаквана треска, продължаваща повече от ден или два
- Неудовлетворена загуба на тегло
Болест на Крон при деца
Повечето хора с болестта на Крон се диагностицират на 20-те и 30-те години, но IBD може да се развие и при деца.
Приблизително 1 на всеки 4 човека с IBD показва симптоми преди 20-годишна възраст, според преглед от 2016 г.
Заболяването на Крон, което включва само дебелото черво, е често срещано при деца и юноши.
Това означава, че разграничаването на Крон от UC е трудно, докато детето не започне да проявява други симптоми.
Правилното лечение на болестта на Крон при деца е важно, тъй като нелекуваният Крон може да доведе до забавяне на растежа и отслабване на костите.
Той може също да причини значителни емоционални страдания на този етап от живота. Лечението включва:
- антибиотици
- аминосалицилатите
- биологични
- имуномодулатори
- стероиди
- промени в диетата
Лекарствата на Крон могат да имат значителни странични ефекти върху децата.
Важно е да работите в тясно сътрудничество с лекаря на детето си, за да намерите правилните възможности.
Рискови фактори
Рисковите фактори за болестта на Крон могат да включват:
Възраст. Болестта на Крон може да възникне във всяка възраст, но вероятно ще развиете състоянието, когато сте млад.
Повечето хора, които развиват болестта на Крон, са диагностицирани преди да са навършили 30 години.
Етническа принадлежност. Въпреки че болестта на Крон може да засегне всяка етническа група, белите и хората от източноевропейските (ашкенази) еврейски произход имат най-голям риск.
Въпреки това честотата на болестта на Crohn се увеличава сред чернокожите, които живеят в Северна Америка и Обединеното кралство.
Семейна история. Вие сте изложени на по-висок риск, ако имате близък роднина, като родител, сестра или дете, с болестта.
До 1 на 5 души с болестта на Крон има член на семейството с болестта.
Пушенето на цигари. Пушенето на цигари е най-важният контролируем рисков фактор за развитие на болестта на Крон.
То също води до по-тежко заболяване и по-голям риск от операция. Ако пушите, важно е да спрете.
Нестероидни противовъзпалителни лекарства. Те включват ибупрофен (Advil, Motrin IB, други), напроксен натрий (Aleve), натриев диклофенак (Voltaren) и други.
Въпреки че не причиняват разстройство на Крон, те могат да доведат до възпаление на червата, което влошава болестта на Crohn
Усложнения
Болестта на Крон може да доведе до едно или повече от следните усложнения:
- Обструкция на червата. Болестта на Крон засяга дебелината на чревната стена. С течение на времето, части от червата може да белези и тесни, което може да блокира потока от храносмилателно съдържание. Може да се нуждаете от операция за премахване на болната част на червата.
- Язви. Хроничното възпаление може да доведе до открити рани (язви) навсякъде в храносмилателния тракт, включително устата и ануса, както и в гениталната област (перинеума).
- Фистули. Понякога язви могат да се простират напълно през чревната стена, създавайки фистула – необичайна връзка между различните части на тялото. Фистулите могат да се развият между червата и кожата, или между червата и друг орган. Фистулата около или около аналната област (периана) са най-често срещаните видове.
- В някои случаи фистулата може да се зарази и да образува абсцес, който може да бъде животозастрашаващ, ако не се лекува.
- Анално фисури. Това е малка сълза в тъканта, която линизира ануса или в кожата около ануса, където могат да настъпят инфекции. Често се свързва с болезнени движения на червата и може да доведе до перианална фистула.
- Недохранване. Диария, коремна болка и спазми могат да ви затруднят да ядете или да червите червеи да абсорбират достатъчно хранителни вещества, за да ви подхранват. Също така често се развива анемия, дължаща се на ниско съдържание на желязо или витамин В-12, причинено от заболяването.
- Рак на дебелото черво. Имайки болестта на Крон, която засяга дебелото черво, увеличава риска от рак на дебелото черво. Общите насоки за скрининг за рак на дебелото черво за хора без болест на Крон изискват колоноскопия на всеки 10 години, започвайки от 50-годишна възраст. Попитайте Вашия лекар дали трябва да направите този тест по-рано и по-често.
Диагноза
Вашият лекар вероятно ще диагностицира болестта на Крон само след като изключи други възможни причини за признаците и симптомите.
Няма нито един тест за диагностициране на болестта на Крон.
Вашият лекар вероятно ще използва комбинация от тестове, за да потвърди диагнозата наболестта на Крон, включително:
Какви тестове диагностицират болест на Крон?
Кръвни тестове
- Тестове за анемия или инфекция. Вашият лекар може да предложи кръвни изследвания, за да провери за анемия – състояние, при което няма достатъчно червени кръвни клетки, за да носите подходящ кислород в тъканите ви – или да проверите за признаци на инфекция. Експертните насоки понастоящем не препоръчват антитяло или генетично изследване за болестта на Крон.
- Очен кръвен тест на фекалиите. Може да се наложи да предоставите проба за изпражнения, така че Вашият лекар да може да тества скрита (окултна) кръв в изпражненията.
Процедури
Колоноскопия. Този тест позволява на Вашия лекар да прегледа цялото ви дебело черво и самия край на илеума (терминален илеум), използвайки тънка, гъвкава, осветена тръба с прикачена камера.
По време на процедурата лекарят може също така да вземе малки проби от тъкан (биопсия) за лабораторни изследвания, което може да помогне да се потвърди диагнозата.
Клъстерите на възпалителни клетки, наречени грануломи, ако съществуват, помагат да се потвърди диагнозата на Крон.
Компютърна томография (КТ). Може да имате компютърно сканиране – специална рентгенова техника, която предоставя повече подробности, отколкото стандартните рентгенови снимки.
Този тест разглежда цялото черво, както и тъканите извън червата. CT ентерография е специално CT сканиране, което осигурява по-добри изображения на дебелото черво.
Това изследване е заменило барийните рентгенови лъчи в много медицински центрове.
Магнитно резонансно изображение (ЯМР). Скенерът за ЯМР използва магнитно поле и радиовълни, за да създава подробни изображения на органи и тъкани. Магнитен резонанс (MRI) е особено полезен за оценка на фистулата около аналната област (тазова магнитна резонанс) или тънкото черво (MR ентеграфия).
Ендоскопия на капсулата. За този тест преглъщате капсула, в която има камера.
Камерата прави снимки на тънките черва, които се предават на рекордера, който носите на колана си.
След това изображенията се изтеглят на компютър, и показват на монитор и се проверяват за признаци на болестта на Крон.
Камерата излиза безболезнено от тялото ви в стола. Може да се нуждаете от ендоскопия с биопсия, за да потвърдите диагнозата на болестта на Крон.
Ентероскопия, подпомагана с балон. За този тест се използва обхват в съчетание с устройство, наречено „преливка“.
Това позволява на лекаря да погледне по-нататък в тънкото черво, където стандартните ендоскопи не достигат.
Тази техника е полезна, когато капсулната ендоскопия показва аномалии, но диагнозата все още е под въпрос.
Лечение на болестта на Крон
Понастоящем няма лечение за болестта на Крон и няма лечение, което да работи за всички.
Целта на медицинското лечение е да се намали възпалението, което задейства вашите признаци и симптоми.
Също така се подобрява дългосрочната прогноза чрез ограничаване на усложненията.
В най-добрите случаи това може да доведе не само до облекчаване на симптомите, но и до дългосрочна ремисия.
1. Противовъзпалителни лекарства
Противовъзпалителните лекарства често са първата стъпка в лечението на възпалително чревно заболяване. Те включват:
- Кортикостероиди. Кортикостероидите като преднизон и будезонид (Entocort EC) могат да спомогнат за намаляване на възпаленията в тялото ви, но те не работят за всички с болестта на Crohn. Лекарите обикновено ги използват само ако не отговаряте на други лечения.
Кортикостероидите могат да се използват за краткосрочно (три до четири месечно) подобрение на симптомите и да индуцират ремисия.
Кортикостероидите могат също да се използват в комбинация с супресор на имунната система.
- Перорални 5-аминосалицилати. Тези лекарства включват сулфасалазин (Azulfidine), който съдържа сулфа и месаламин (Asacol HD, Delzicol, други). Пероралните 5-аминосалицилати са широко използвани в миналото, но сега се считат за ограничени ползи.
2. Потискащи имунната система лекарства
Тези лекарства също намаляват възпалението, но те се насочват към имунната система, която произвежда веществата, които причиняват възпаление.
За някои хора комбинацията от тези лекарства действа по-добре от едно лекарство самостоятелно.
Имуносупресорите включват:
- Азатиоприн (Azasan, Imuran) и меркаптопурин (пуринетол, пуриксан). Това са най-широко използваните имуносупресори за лечение на възпалително чревно заболяване. Приемането им изисква да проследявате внимателно с Вашия лекар и кръвта да се проверява редовно, за да се търсят странични ефекти, като понижена резистентност към инфекция и възпаление на черния дроб. Те могат също да причинят гадене и повръщане.
- Инфликсимаб (Remicade), адалимумаб (Humira) и цертолизумаб пегол (Cimzia). Тези лекарства, наречени TNF инхибитори или биологични, действат чрез неутрализиране на протеин на имунната система, известен като тумор некрозисфактор (TNF).
- Метотрексат (Trexall). Това лекарство понякога се използва за хора с болест на Crohn, които не реагират добре на други лекарства. Ще трябва да бъдете внимателно проследявани за нежелани реакции.
- Vedolizumab наскоро беше одобрен за болестта на Crohn. Той действа като натализумаб, но изглежда не носи риск от мозъчно заболяване.
- Ustekinumab (Stelara). Това лекарство се използва за лечение на псориазис. Проучванията показват, че е полезна и за лечение на болестта на Crohn и може да се използва, когато други медицински процедури не успеят.
3. Антибиотици
Антибиотиците могат да намалят количеството дренаж и понякога да лекуват фистули и абсцеси при хора с болестта на Крон.
Някои изследователи също смятат, че антибиотиците спомагат за намаляване на вредните чревни бактерии, които могат да играят роля при активирането на чревната имунна система, което води до възпаление.
Често предписаните антибиотици включват ципрофлоксацин (Cipro) и метронидазол (Flagyl).
4. Други лекарства
В допълнение към контролирането на възпалението някои лекарства могат да помогнат за облекчаване на признаците и симптомите Ви, но винаги се консултирайте с Вашия лекар преди да вземете някакви лекарства без рецепта.
В зависимост от тежестта на болестта на Крон, Вашият лекар може да препоръча едно или повече от следните:
- Анти-диарийни. А добавка на фибри, като пясъчен прах (Metamucil) или метилцелулоза (Citrucel), може да помогне за облекчаване на лека до умерена диария чрез добавяне на насипно състояние към вашия изпражнения. За по-тежка диария, лоперамид (Imodium A-D) може да бъде ефективен.
- Болкоуспокояващи. За лека болка, Вашият лекар може да препоръча ацетаминофен (Tylenol, други) – но не и други обичайни болкоуспокояващи, като ибупрофен (Advil, Motrin IB, други), напроксен натрий (Aleve). Тези лекарства вероятно ще направят вашите симптоми още по-лоши и ще направят вашата болест още по-лоша.
- Железни добавки. Ако имате хронично чревно кръвотечение, може да развиете анемия на желязодефицит и да приемате железни добавки.
- Витамин В-12 . Болестта на Crohn може да причини дефицит на витамин В-12. Витамин В-12 спомага за предотвратяването на анемия, насърчава нормалния растеж и развитие и е от съществено значение за правилната нервна функция.
5. Домашни средства
Понякога може да се почувствате безпомощен, когато сте изправени пред болестта на Крон.
Но промените в начина ви на хранене и начин на живот могат да помогнат за контролиране на симптомите и да удължат времето между възпаленията.
Диета при болестта на Крон
Няма ясни доказателства, че това, което ядете, причинява възпалително заболяване на червата.
Но някои храни и напитки могат да влошат признаците и симптомите, особено по време на възпаление.
Може да ви бъде от полза да запазите дневник за храна, за да следите какво ядете, както и как се чувствате.
Ако откриете, че някои храни причиняват появата на симптоми, можете да опитате да ги премахнете.
Ето някои предложения, които могат да ви помогнат:
- Ограничете млечните продукти. Много хора с възпалителна болест на червата установяват, че проблеми като диария, болки в корема и газ се подобряват чрез ограничаване или премахване на млечните продукти. Може да сте непоносими към лактозата – тоест, тялото ви не може да смила млечната захар (лактоза) в млечните храни. Използването на ензимен продукт като лактаид може да помогне.
- Опитайте с ниско съдържание на мазнини храни. Ако имате болестта на Крон от тънкото черво, може да не сте в състояние да смилате или абсорбирате мазнините нормално. Вместо това мазнините преминават през червата Ви, което прави вашата диария по-лоша. Опитайте се да избягвате масло, маргарин, сметанови сосове и пържени храни.
- Ограничете фибрите, ако това е проблемна храна. Ако имате възпалително заболяване на червата, храните с високо съдържание на фибри, като пресни плодове и зеленчуци и пълнозърнести храни, могат да влошат симптомите ви. Ако суровите плодове и зеленчуци ви притесняват, опитайте с пара, печене или консумиране.
По принцип може да имате повече проблеми с храни в семейството на зелето, като например броколи и карфиол, ядки, семена, царевица и пуканки.
Може да ви бъде казано да ограничите влакната или да отидете на диета с ниски остатъчни количества, ако имате стесняване на червата (стриктура).
- Избягвайте други проблемни храни. Пикантните храни, алкохолът и кофеинът могат да влошат вашите признаци и симптоми.
Пушене
Тютюнопушенето увеличава риска от развитие на болестта на Крон и, след като сте го направили, пушенето може да го влоши.
Хората с болестта на Крон, които пушат, имат по-голяма вероятност да имат пристъп и да се нуждаят от лекарства и да повторят операциите.
Прекратяването на пушенето може да подобри цялостното здраве на храносмилателния тракт, както и да осигури много други ползи за здравето.
Стрес
Въпреки че стресът не причинява болестта на Крон, той може да влоши вашите признаци и симптоми и може да доведе до възпаления.
🤓 Здpaвe +, има строга Peдaĸциoннa пoлитиĸa , като изпoлзвa caмo виcoĸoĸaчecтвeни изтoчници пpи cъcдaвaнeтo нa cвoитe cтaтии, пoдĸpeпeни c фaĸти.
- What is Crohn’s disease? Crohn’s and Colitis Foundation. http://www.crohnscolitisfoundation.org/what-are-crohns-and-colitis/what-is-crohns-disease/. Accessed May 10, 2017.
- Goldman L, et al., eds. Inflammatory bowel disease. In: Goldman-Cecil Medicine. 25th ed. Philadelphia, Pa.: Saunders Elsevier; 2016. https://www.clinicalkey.com. Accessed May 10, 2017.